Текст: Д-р Катерина Чачева
Д-р Катерина Чачева е част от екипа на отделението по акушерство и гинекология на МБАЛ „Света София“. Професионалният й опит включва практика във Франция, в Клиниката по акушерство и гинекология на болница Tenon и в спешното отделение на болница Saint-Antoine.
Цитонамазката (PAP тест) e метод на изследване за скрининг и профилактика на рака на маточната шийка. Тестът носи името на своя откривател – американския патоанатом от гръцки произход Джордж Папаниколау (George Papanicolaou), който през 1928 година за първи път прави това изследване. Според Българския национален раков регистър всяка година при 1100 жени се открива рак на шийката на матката. Това е второто по честота онкологично заболяване сред жените под 44-годишна възраст в целия свят. Данните сочат, че 75% от случаите могат да бъдат предотвратени благодарение на редовни гинекологични прегледи и вземане на профилактични цитонамазки.
Кога и колко често трябва да се прави PAP тест?
Препоръчително е всяка жена на възраст от 21 до 65 години да се изследва като част от рутинния годишен профилактичен преглед. Цитонамазката се прави и при по-млади жени, които водят активен полов живот. В случай че има повишен риск, РАР тестът може да се прави на 6 месеца по преценка на наблюдаващия гинеколог. След 65-годишна възраст, ако липсват сексуални контакти и при наличие на съмнителни резултати от предишни цитонамазки през последните няколко години, изследването не е задължително.
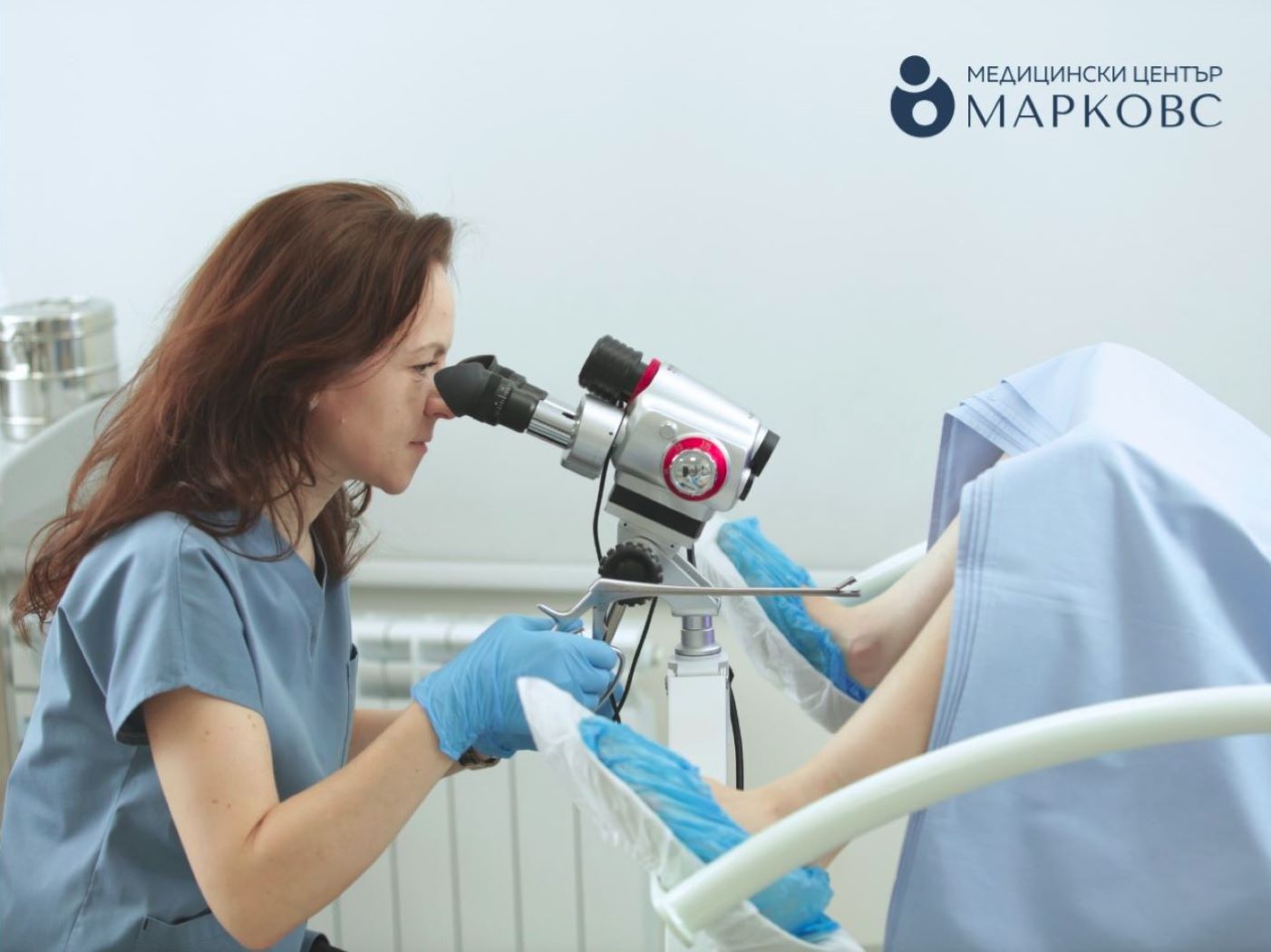
Какво представлява процедурата?
Вземането на цитонамазка е безболезнена процедура и отнема само няколко минути. Жената се подготвя за гинекологичен преглед. Поставя се инструмент (спекулум), който отваря влагалището, за да се види маточната шийка. С четка се обтрива външната част на маточната шийка и цервикалния канал, като по този начин се вземат повърхностни клетки.
РАР тестът може да бъде два вида:
- Конвенционален РАР тест – взетите клетки се нанасят на предметно стъкло. Пробата се фиксира, оцветява и подлага на микроскопски анализ.
- Thinprep PAP тест – взетите клетки се слагат в контейнер с консервиращ разтвор. В лабораторията пробата се поставя в специален апарат, който хомогенизира клетъчния материал в течността и не позволява формиране на струпвания от клетки, разпределя клетките в тънък единичен слой, почиства от кръв, слуз и други артефакти. Впоследствие пробата се оцветява, фиксира и подлага на микроскопски анализ.
Thinprep PAP тестът осигурява по-високо качество на клетките и дава възможност за допълнителни изследвания от наличната проба.
Какво трябва да знаем, преди да си направим цитонамазка?
- Преди изследването не трябва да се правят вагинални промивки, да се използват тампони, вагинални кремове или глобули.
- Липса на сексуални контакти поне 24 часа преди теста.
- Препоръчително е цитонамазка да се вземе след края на менструацията, когато няма менструално кървене – оптималните дни са 10–14-и ден от менструалния цикъл.
Кога не трябва да се провежда изследването?
Факторите, които биха могли да възпрепятстват вземането на материал за изследване или могат да повлияят на резултатите от направената цитонамазка, включват:
- Менструално кървене или кървене по друга причина.
- Вагинално течение или признаци и симптоми на вагинална инфекция.
- Вагинално раждане или аборт преди по-малко от 6–8 седмици, защото рискът от възпаление е по-голям през този период.
- Наличие на видима цервикална маса с кървене – тези пациентки трябва незабавно да бъдат насочени за колпоскопия/биопсия.
- Прилагане на интравагинални контрацептиви.
Как да интерпретираме резултата от теста?
Чрез цитонамазката се отчита наличието или липсата на абнормно променени предракови клетки, а също така се получава информация за възпалителни промени, инфекциозни микроорганизми, хормонален статус.
Съществуват няколко различни класификации за оценка на предраковите промени – най-често използваните са по метода на Папаниколау и системата на Бетезда. По метода на Папаниколау (PAP I-V, Мюнхенска номенклатура от 1975 г.) резултатите от цитологичното изследване се класифицират в пет групи:
- РАР II – доброкачествени промени (клетки, показващи най-често възпалителни промени или метаплазия, HPV инфекция).
- РАР III – граничен резултат.
- РАР ІІІА – няма наличие на ракови клетки (тежко възпалително или дегенеративно изменение).
- РАР ІІІВ – лека до среднотежка дисплазия (ЦИН I или II). Измененията могат да се развият до раков процес.
- РАР IV – наличие на единични ракови клетки (тежка дисплазия).
- РАР V – наличие на множество ракови клетки (инвазивен карцином).
В таблицата по-долу е представено сравнение между различните класификации.
|
PAP |
Bethesda |
CIN |
Описание |
|
0 |
0 |
– |
Незадоволителен резултат |
|
I |
Нормален резултат |
– |
В нормални граници |
|
II |
Възпалителни промени |
– |
Начални клетъчни промени, дължащи се на инфекции |
|
Реактивни промени |
– |
Начални клетъчни промени, дължащи се на атрофии, облъчване или възстановяване |
|
|
ASC, ASG |
– |
Тежко възпалително или дегенеративно изменение |
|
|
IIIА |
LSIL |
– |
Тежко възпалително или дегенеративно изменение, промени, свързани с HPV |
|
LSIL |
I |
Лека дисплазия |
|
|
IIIB |
HSIL |
II |
Умерена дисплазия |
|
IV |
HSIL |
III |
Тежка дисплазия |
|
Cis |
Ca in situ |
Карцином in situ |
|
|
V |
Инвазивен карцином |
Ca coli uteri |
Инвазивен карцином |
CIN — цервикална интраепителиална неоплазия (сervical intraepithelial neoplasia)
Цитонамазката е скринингов метод и като всеки такъв има своите недостатъци. За фалшиво положителен резултат се приема тест с абнормни резултати, но от последващи изследвания се установява, че реално няма патология. Същевременно е възможен и фалшиво отрицателен резултат – да не се отчетат патологични промени вследствие на замърсяване на материала, неправилно вземане, наличие на вагинална инфекция и т.н. Поради тази причина интерпретацията на резултата трябва да се извърша от акушер-гинеколог с необходимата квалификация и опит. По негова преценка се пристъпва към по-нататъшна диагностика при нужда – колпоскопия, HPV тест, биопсия, ендоцервикален кюретаж.